Las enfermedades y alteraciones del sistema renal incluyen cualquiera de las enfermedades o trastornos que afectan al sistema excretor humano. Estas enfermedades o alteraciones incluyen tumores benignos y malignos, infecciones e inflamaciones, y obstrucción por cálculos renales.
Las enfermedades del sistema renal pueden tener un impacto en la eliminación de los desechos y en la conservación de una cantidad adecuada y la calidad del fluido corporal. Muchas de las manifestaciones de la enfermedad renal pueden explicarse en términos de alteración de estas dos funciones, y el alivio de los síntomas en aquellas enfermedades renales que no pueden curarse depende del conocimiento de cómo estas dos funciones se ven afectadas.
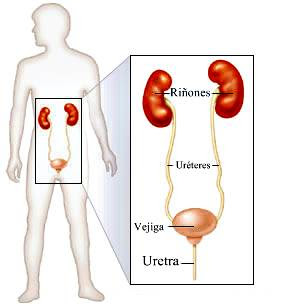
El proceso eliminatorio, por supuesto, no termina con la formación de orina; La orina tiene que pasar por los uréteres hacia la vejiga, almacenarse allí y anularse, generalmente bajo control voluntario.
Todo el mecanismo puede estar alterado por cambios estructurales en el tracto urinario inferior, por infección o por trastornos neurológicos que conducen al vaciado anormal de la vejiga.
El trastorno del tracto urinario inferior es una causa importante de dolor y angustia, especialmente durante el embarazo y en los ancianos; Y puede conducir a un daño grave y progresivo a los riñones, ya sea interfiriendo con el drenaje de la orina o permitiendo que la infección bacteriana tenga acceso al riñón.
Aspectos Funcionales del sistema renal
Efectos de la función renal anormal en el fluido corporal
La enfermedad renal en sus diversas formas puede conducir a déficits corporales o excesos de agua, sodio, potasio y magnesio, y también a déficits de proteínas ocasionados por grandes pérdidas de proteínas en la orina.
La incapacidad del riñón para funcionar normalmente puede conducir a la retención en la sangre de los productos residuales del metabolismo de las proteínas, como la urea y el ácido úrico, y de otros compuestos nitrogenados como la creatinina.
Puede haber niveles anormalmente altos de fosfatos en la sangre, lo que a su vez puede conducir (por razones sobre las cuales todavía hay algún desacuerdo) a bajos niveles de calcio en la sangre.
La deficiencia de calcio puede causar tetania, una condición marcada por espasmos musculares y dolor, y el calcio se puede perder de los huesos en el proceso de restaurar los niveles normales de calcio en la sangre y el líquido de los tejidos. Usualmente los cambios en el volumen, los cambios en la composición y el agotamiento de proteínas de origen renal son trastornos que pueden coexistir o de hecho ya a menudo coexisten.
Aunque el fluido corporal es más fácilmente evidente en el torrente sanguíneo, está presente, y en cantidades mayores, en los tejidos, tanto entre las células (líquido intersticial) como dentro de ellas (líquido intracelular).
Los fluidos extracelulares, que incluyen el líquido intersticial y el plasma sanguíneo, representan el 25% del peso corporal y contienen el sodio como catión predominante (ion positivo, los metales y el hidrógeno en solución son cationes).
Los fluidos intracelulares, que representan el 33 por ciento del peso corporal, tienen el potasio como su catión predominante. Estos diversos "compartimientos" de fluido corporal están en equilibrio osmótico, de manera que si se añade un soluto (por ejemplo, cloruro de sodio) al compartimiento extracelular para aumentar la concentración de la solución extracelular, el agua se unirá para reducir la concentración y ese compartimiento aumentará.
Un aumento en el líquido extracelular, si es considerable, puede ser clínicamente aparente como edema, una hinchazón de los tejidos por el fluido, que por lo general puede ser desplazado por la presión firme.
El edema está presente en la inflamación aguda del riñón (nefritis), en la deficiencia proteica de origen renal y en la nefritis crónica complicada por insuficiencia cardíaca asociada a una presión sanguínea anormalmente alta; Un factor común a todos estos estados es el fracaso de los riñones para excretar sodio y agua en cantidades adecuadas.
Los riñones en estos estados edematosos no necesitan estar enfermos; Por ejemplo, los riñones normales, en un paciente con insuficiencia cardiaca, pueden retener sodio cuando están discapacitados en su función por mala circulación y por cantidades anormales de hormonas de retención de sodio, tales como la aldosterona.
El aumento de los fluidos extracelulares es el único cambio de volumen que es común y fácilmente discernible en la enfermedad renal, pero la condición opuesta, la depleción de sodio o la deshidratación clínica, es más comúnmente el resultado de vómitos y diarrea cuando se trata de complicaciones de la enfermedad renal terminal.
El agotamiento de sodio y agua puede ser reconocido por la falta de elasticidad en los tejidos superficiales y por el mal llenado de los vasos sanguíneos, así como por signos de alteración de la circulación, incluyendo una caída de la presión sanguínea y un aumento de la frecuencia del pulso.
A pesar de los cambios en el volumen de líquido intracelular ocurren en algunas enfermedades, especialmente cuando el contenido de potasio del cuerpo se ve afectado, no hay manera fácil de detectarlos.
Propiedades de los fluidos corporales
Debido a la importancia de las fuerzas osmóticas en la determinación de la distribución del fluido dentro del cuerpo, un atributo importante del fluido corporal es su concentración osmótica general, o osmolalidad. Esto depende de la concentración de solutos.
Aunque todos los solutos contribuyen a la osmolalidad, las partículas pequeñas, como los iones de sodio o cloruro, son influyentes fuera de toda proporción con su peso, e incluso representan más del 90 por ciento de la osmolalidad del plasma.
En el contexto de la enfermedad renal, los cambios en la osmolalidad dependen en gran medida de cómo el riñón maneja el agua. Cuando el riñón es incapaz de conservar agua o no es estimulado por ADH de la pituitaria para hacerlo, el agua se pierde del cuerpo, y se desarrolla un estado de agotamiento del agua, caracterizado por una creciente osmolalidad del fluido corporal.
En otras ocasiones, los riñones pueden retener demasiada agua, especialmente cuando hay demasiada hormona presente; En este caso, el exceso de agua resulta, dando un estado clínico de intoxicación por agua, con disminución de la osmolalidad de los fluidos corporales.
Otra propiedad general importante del fluido corporal es su grado de acidez o alcalinidad. Los riñones están implicados en la excreción de iones de hidrógeno, y la función imperfecta conduce a su retención, el estado de la llamada acidosis renal. La acidosis renal puede ocurrir como parte de la insuficiencia renal general o como una enfermedad específica de los túbulos renales, una de cuyas funciones es convertir el filtrado glomerular ligeramente alcalino en la orina (usualmente) ácida.
Aparte de estos cambios generales en el fluido corporal, el patrón de los constituyentes individuales puede ser distorsionado en la enfermedad renal. Para muchas sustancias, el problema es el fracaso de la excreción, con consiguiente aumento de la concentración en los fluidos corporales. En la medida en que se consigue la excreción por filtración, el aumento de la concentración puede ayudar a la excreción, permitiendo estados prolongados de equilibrio, a costa de mayores, pero a menudo tolerables, niveles de concentración.
Por ejemplo, un individuo en la insuficiencia renal debe sacar tanta urea como un individuo sano que toma la misma dieta; Pero esa persona sólo puede hacerlo con una concentración de urea en sangre de 100 miligramos por 100 mililitros, en lugar de una urea de sangre normal de 25 miligramos por 100 mililitros. Las sustancias cuya concentración aumenta de esta manera incluyen urea, creatinina, ácido úrico, fosfato, sulfato, urocromo y, de hecho, todos los constituyentes usuales de la orina aparte de los que están "regulados" en lugar de simplemente "excretados".
El peligro especial asociado con su retención es que puede conducir a la irregularidad fatal de la acción cardíaca. Este es un peligro reconocido de insuficiencia renal aguda, ahora comúnmente prevenido por el uso del riñón artificial y sus membranas semipermeables, ya veces por el uso de resinas que absorberán potasio en el tracto alimentario.
La orina normal contiene trazas de proteínas, y en muchas formas de enfermedad renal hay un aumento de la excreción de proteínas en la orina, por lo general representan un aumento de la permeabilidad del manto de capilares que forman el glomérulo. Esta proteinuria aumentada (a menudo, pero menos correctamente, conocida como albuminuria) asciende generalmente a 0.5 gramos por día o más.
Cuando excede de cinco gramos por día y persiste en este nivel, la pérdida de proteína en la orina excede la capacidad del hígado para producir nueva proteína a partir de los materiales disponibles; La concentración de proteína en la sangre disminuye, y esto conduce a un flujo creciente de fluido desde el torrente sanguíneo hacia los tejidos (normalmente hay un equilibrio entre la presión física en los capilares, que tiende a forzar fluidos y la presión osmótica de Proteínas plasmáticas, cuyo efecto es retener fluido). Este equilibrio de fuerzas se ve afectado por un déficit de proteínas plasmáticas.
La pérdida general de líquido en los tejidos conduce a un edema masivo, al cual los riñones contribuyen aún más reteniendo sal y agua. La combinación de altos niveles de proteína en la orina, bajos niveles de proteína en la sangre y el edema resultante se conoce como síndrome nefrótico.
Este es un buen ejemplo de síndrome, definido como un patrón reconocible de manifestaciones que no tiene una sino una serie de causas posibles. Otros ejemplos de síndromes en la enfermedad renal son insuficiencia renal aguda e insuficiencia renal crónica.
Trastornos del flujo de orina
Si aparece poca o nada de orina, puede ser porque los riñones están formando poco orina (oliguria) o ninguna (anuria); O puede representar un atraco en la vejiga o la uretra que afecta la salida de ambos riñones. Alrededor de una persona entre 500 nace con sólo un riñón, y la pérdida de un riñón de una enfermedad o accidente no es raro.
La pérdida de un solo riñón no afecta sustancialmente la capacidad de un individuo para eliminar los desechos, mientras el otro riñón funcione normalmente. En los casos en los que ocurre una obstrucción completa del uréter remanente, los pacientes experimentarán efectos similares a la obstrucción de todo el tracto urinario inferior.
La insuficiencia parcial o completa de la orina se trata en la sección sobre insuficiencia renal aguda, trastornos obstructivos en la sección de enfermedades del tracto urinario.
En casos de daño al control nervioso, pueden diferenciarse ciertas situaciones clínicas típicas, que corresponden a diferentes modos de flujo urinario desordenado: (1) Falta de inhibición consciente de la micción debido al daño a la corteza cerebral o, más comúnmente, a causas psicológicas.
En una necesidad de orinar que no puede suprimirse aunque el volumen de la vejiga pueda ser bastante pequeño; La micción es precipitada y continúa hasta que la vejiga está vacía. (2) Las lesiones transversales u otros daños a la médula espinal por encima de los centros reflejos sacros que causan parálisis de la mitad inferior del cuerpo producen al principio una vejiga atónica (carente de tono fisiológico).
Esta vejiga se distende mucho; El detrusor se relaja y se muda la micción refleja. La presión finalmente se eleva lo suficiente para superar el espasmo de los esfínteres y la orina se anula en pequeñas cantidades.
La acumulación adicional y la micción parcial del desbordamiento se repiten (incontinencia de desbordamiento). En estas condiciones, la vejiga se inflama fácilmente, lo que puede causar discapacidad o muerte por infección urinaria crónica ascendente.
El drenaje intermitente de la vejiga con un catéter puede ser necesario, o la presión firme en la pared abdominal inferior se puede utilizar para evitar la sobredistensión y desarrollar una vejiga "automática" después de algún tiempo.
Se trata de un órgano de pequeña capacidad (alrededor de 150 mililitros) con vaciado frecuente; Hay un control reflejo mediado a través de los segmentos sacros de la médula espinal; Los centros superiores no restringen el detrusor, y el esfínter interno se relaja más fácilmente. La asistencia voluntaria de los músculos abdominales ayuda en esta situación si estos también no han sido paralizados.
Hay, sin embargo, siempre algo de orina residual de vaciado incompleto y un riesgo de infección. En algunos casos, la presión dentro de la vejiga puede transmitirse a los riñones; Sin medicamentos o un vaciado más frecuente de la vejiga para aliviar la presión, los riñones incurrirán en daño.
(3) Por el contrario, existe la vejiga aislada o "autónoma" que resulta del daño al sistema nervioso central debajo de los centros reflejos del cordón sacral o de los nervios que suministran la vejiga y la uretra. La vejiga se vuelve tensa, pero se contrae sólo débilmente, de modo que, aunque se vacían pequeñas cantidades de orina, la orina residual puede llegar a ser de 200-300 mililitros.
Esta condición se conoce como incontinencia activa en oposición a la incontinencia de desbordamiento de la vejiga automática. Aquí de nuevo, un vaciado más eficaz de la vejiga por el drenaje del catéter puede ser útil.
El dolor asociado con la micción (disuria) puede surgir de la distensión de la vejiga, que luego se alivia por la micción efectiva; De la inflamación del tracto urinario inferior, comúnmente debido a la infección pero raramente causada por irritantes químicos en la orina; Y de la irritación mecánica por el tumor o durante el paso de las piedras (cálculos).
La disuria es comúnmente, pero no necesariamente, asociada con la frecuencia de la micción. Esto a su vez puede representar una vejiga irritable o contraída; O la cantidad real de orina formada puede ser inusualmente grande (poliuria), en cuyo caso la micción es probable que sea indolora.
A veces la poliuria puede no ser notada por el día pero puede manifestarse en la necesidad de micturate (ganas de orinar) en varias ocasiones durante la noche (nocturia).
La aparición aguda de disuria y frecuencia sugiere infección urinaria; La poliuria sostenida es más probable que se deba a insuficiencia renal (poder de concentración defectuoso) o a la diabetes. En los que beben bebidas durante la noche, la nocturia es fisiológica.
La incontinencia, el paso involuntario de la orina (o heces), puede deberse a una falla en el suministro nervioso, que deja los esfínteres relajados o les permite ser superados por la distensión de la vejiga. Los pacientes comatosos y perturbados, especialmente entre los ancianos, son comúnmente incontinentes.
Aparte de las lesiones nerviosas, los esfínteres que normalmente previenen el escape de la orina pueden ser dañados por el parto repetido, por el crecimiento de la próstata o por otras distorsiones del cuello de la vejiga.
Los medicamentos para relajar la vejiga y aumentar su capacidad pueden ser útiles. Alternativamente, un vaciado más completo de la vejiga mediante cateterización intermitente puede limitar la cantidad de fuga de orina.
Se han diseñado procedimientos para estimular los esfínteres eléctricamente, cuando su suministro nervioso está dañado; O para estimular la vejiga a vaciarse a los tiempos establecidos. Para la incontinencia crónica, sin embargo, los dispositivos para atrapar la orina y evitar la suciedad de la ropa son los más prácticos.
Enfermedades y trastornos del riñón
En esta sección, la atención se dirige no sólo a enfermedades específicas del riñón, sino también a los síndromes de insuficiencia renal aguda y crónica, que tienen múltiples causas. Los trastornos infecciosos del riñón se tratan más tarde, como parte del problema general de la infección del tracto urinario.
Fallo renal agudo
La insuficiencia renal aguda se produce cuando la función renal disminuye repentinamente a niveles muy bajos, de modo que se forma poca o ninguna orina, y las sustancias, incluyendo incluso agua, que el riñón normalmente elimina son retenidas en el cuerpo.
Existen dos mecanismos principales que pueden producir insuficiencia renal aguda. Cuando el gasto cardiaco -la cantidad de sangre bombeada a la circulación general por el corazón- disminuye por hemorragia o por choque médico o quirúrgico, la circulación renal se deprime aún más.
Esto conduce directamente a una excreción ineficaz, pero lo que es aún más importante es que el tejido renal no puede soportar un deterioro prolongado de su suministro sanguíneo y sufre necrosis irregular o masiva (muerte del tejido). Dado el tiempo, el tejido renal puede regenerarse, y es sobre esta esperanza es que el tratamiento de la insuficiencia renal aguda se basa.
La forma de insuficiencia renal aguda que se debe a un suministro insuficiente de sangre (isquemia) tiene muchas causas, las más comunes y más importantes son lesiones múltiples, septicemia (infecciones que invaden el torrente sanguíneo), aborto con sangrado anormal o excesivo de los genitales femeninos, hemorragia interna o externa, pérdida de fluido del cuerpo como en diarrea severa o quemaduras, reacciones transfusionales y ataques cardíacos graves; Un caso especial es el riñón trasplantado, que comúnmente pasa por una fase de insuficiencia renal aguda que es independiente del posible rechazo.
El segundo mecanismo común de la insuficiencia renal aguda es tóxico. Muchos venenos son excretados por el riñón, y en el proceso, al igual que otros componentes urinarios, se concentran y por lo tanto alcanzan niveles en el líquido tubular que dañan las células de revestimiento de los túbulos.
Aunque las células tubulares mueren y se derraman en la orina, la regeneración puede tener lugar y el paciente sobrevivir, si se puede mantener durante el período de la función renal deprimida y no es asesinado por otros efectos del veneno.
Los venenos que pueden afectar al riñón de esta manera son numerosos, pero los grupos principales son los metales pesados (mercurio, arsénico, uranio); Disolventes orgánicos (tetracloruro de carbono, propilenglicol, metanol); Otras sustancias orgánicas (anilina, fenindiona, insecticidas); Y agentes antibacterianos (sulfonamidas, aminoglucósidos, anfotericina) y algunos hongos (por ejemplo, Amanita phalloides).
Además de las causas isquémicas y tóxicas de la insuficiencia renal aguda, se debe mencionar las variedades fulminantes de enfermedades renales agudas que son generalmente leves (por ejemplo, glomerulonefritis aguda- que se mencionará más abajo) y de la forma aguda de rechazo inmunológico que puede destruir un riñón irrevocablemente a los pocos minutos del trasplante.
Otro mecanismo de insuficiencia renal aguda se caracteriza por una obstrucción aguda del flujo de orina de los riñones; Esta condición se trata fácilmente restaurando el drenaje urinario adecuado de por lo menos un riñón.
El curso de la insuficiencia renal aguda puede ser dividido en tres fases: una fase de inicio, una fase de insuficiencia renal aguda establecida y una fase de recuperación. En general, pero no invariablemente, la segunda de estas fases se caracteriza por una baja producción de orina (oliguria) y la tercera por un aumento de la producción de orina (poliuria).
La fase de inicio está dominada por una enfermedad general, en la que surge el episodio de insuficiencia renal aguda; En esta etapa puede haber evidencia de daño renal amenazado como sangre en la orina o dolor en los lomos.
En esta etapa temprana, el daño renal puede ser reversible mediante el tratamiento oportuno del fallo circulatorio (por ejemplo, mediante la transfusión de cantidades adecuadas de plasma, sangre total o fluidos de reemplazo de electrolitos) y manteniendo niveles adecuados de oxígeno en la sangre. La infección o cualquier trastorno causante subyacente también debe tratarse rápidamente.
En la segunda fase, se pasan pequeñas cantidades de orina, que a menudo contienen glóbulos rojos, o hemoglobina; La ausencia completa de orina no es común y sugiere que una obstrucción evita que se pase la orina. En términos cuantitativos, un volumen de orina de menos de 500 mililitros por día constituye una oliguria significativa; Esta es la menor cantidad en la que se puede satisfacer la demanda excretaria impuesta por una dieta ordinaria.
En la situación actual de insuficiencia renal aguda, las demandas excretoras pueden ser de hecho mucho mayores, ya que muchas de las causas de insuficiencia renal aguda son también causas de una mayor descomposición de los tejidos en general.
La urea sanguínea aumenta, la tasa de aumento está condicionada tanto por el grado de insuficiencia renal como por la cantidad de descomposición de tejido. Además del nitrógeno, el riñón ya no puede excretar cantidades adecuadas de agua, sodio y potasio.
Estas diversas insuficiencias señalan el camino hacia el manejo necesario de la insuficiencia renal aguda: la eliminación de la ingesta de cualquier sustancia peligrosa que el riñón ya no pueda manejar. La dieta debe estar libre de proteínas o contener pequeñas cantidades de proteínas de alta calidad para disminuir la degradación de los tejidos.
También debe estar libre de sodio y potasio: muchas personas con insuficiencia renal han muerto de edema pulmonar, un correlato de la retención de sodio, y otros de los efectos tóxicos agudos en el corazón de un nivel elevado de potasio en la sangre.
El agua no puede ser excluida de la ingesta, sino que debe limitarse a una cantidad estimada igual a la pérdida inevitable de agua de la piel y en la respiración. El peso del paciente y la concentración de sodio en la sangre son buenas guías para la adecuación de la restricción de agua.
En ausencia de pérdidas continuas de sodio en el cuerpo, como puede ocurrir por vómitos o diarrea, una disminución progresiva del sodio en suero implica que se está absorbiendo demasiado agua. La función renal puede recuperarse, a menudo en siete a 10 días.
El uso de la diálisis, la eliminación de los productos de desecho mediante el esfuerzo de la sangre a través de membranas semipermeables, da más tiempo para la recuperación renal. El potasio puede ser eliminado del cuerpo por resinas, pero esto es menos frecuente si se dispone de diálisis.
Aunque en comparación con la fase oligúrica la fase de recuperación presenta menos problemas, el riñón convaleciente toma tiempo para recuperar su función reguladora completa, y los electrolitos y el agua pueden perderse a una tasa inusual durante esta etapa, requiriendo su reemplazo. La mayoría de las personas que sobreviven se recuperan completamente de la insuficiencia renal aguda, pero el daño renal residual persiste en algunas personas.
En unos pocos, esto es tan grave como para llevarlos efectivamente a la categoría de insuficiencia renal crónica. El riñón artificial ha transformado la perspectiva de muchos pacientes con insuficiencia renal aguda, lo que, junto con los avances en el control de la infección con antibióticos más potentes, constituye uno de los milagros de la medicina en las últimas décadas.
Falla renal crónica
El término uremia, aunque a veces se utiliza como si fuera intercambiable con insuficiencia renal crónica, realmente significa un aumento en la concentración de urea en la sangre.
Esto puede surgir en muchas enfermedades agudas en las que el riñón no está principalmente afectado y también en la condición de insuficiencia renal aguda descrita anteriormente. La uremia debe representar un enunciado puramente químico, pero a veces se utiliza para denotar un cuadro clínico, el de insuficiencia renal severa.
Al igual que con la insuficiencia renal aguda, hay muchas condiciones que pueden conducir a insuficiencia renal crónica. Las dos causas más comunes son la pielonefritis y la glomerulonefritis (inflamación renal que involucra las estructuras alrededor de la pelvis renal o los glomérulos) y otras causas comunes son el daño renal por los efectos de la presión arterial alta y el daño renal causado por condiciones obstructivas del tracto urinario inferior. Estos trastornos primarios se describen a continuación.
Tienen en común una destrucción progresiva de nefronas, que puede reducirse a menos de un 20 de su número normal. La pérdida cuantitativa de nefronas puede explicar la mayoría de los cambios observados en la insuficiencia renal crónica; El fallo en la excreción se debe directamente a la pérdida de filtros glomerulares y otras características tales como las grandes cantidades de orina diluida representan un cambio en la función tubular que podría explicarse por el aumento de la carga que cada nefrona restante tiene que transportar. Hay muchas otras causas de insuficiencia renal crónica aparte de las cuatro comunes.
Incluyen anomalías congénitas y trastornos hereditarios; Enfermedades del tejido conectivo; tuberculosis; Los efectos de la diabetes y otros trastornos metabólicos; Y una serie de trastornos primarios de los túbulos renales.
De las muchas causas, hay algunas que tienen importancia desproporcionada a su frecuencia, en virtud de su reversibilidad; Estos incluyen la amiloidosis renal (depósitos anormales en el riñón de una sustancia proteica compleja llamada amiloide), cuyas causas pueden ser tratables; Daño al riñón por exceso de calcio o deficiencia de potasio; Deposición de ácido úrico en la gota; Los efectos de los analgésicos (sustancias tomadas para aliviar el dolor) y otras sustancias tóxicas, incluidas las drogas.
La persona que sufre de insuficiencia renal, especialmente en las primeras etapas, no puede presentar ningún síntoma que no sea un sentimiento de sed y una tendencia (compartida con muchas personas normales) a orinar a intervalos frecuentes más aun a través de la noche; O puede estar en coma, con convulsiones ocasionales. La apariencia general de la víctima puede ser pálida debido a una combinación de anemia y la retención de pigmento urinario.
Incluso si no está en coma real, la persona afectada puede ser retirada; Espasmos musculares y convulsiones más generales pueden ocurrir. Se piensa que el coma representa un envenenamiento, y las convulsiones a menudo están relacionadas con la gravedad de la presión arterial alta que comúnmente complica la insuficiencia renal avanzada. La visión borrosa es también una manifestación asociada con la presión arterial alta. Hematomas y hemorragias pueden ser perceptibles.
Aunque la toxina (o toxinas) de la uremia aún no se ha identificado, la rápida mejora que sigue a la diálisis apunta fuertemente a un componente tóxico. La urea misma no es notablemente tóxica. No todas las alteraciones químicas en la uremia son simples retenciones. Hay acidosis, una caída en la alcalinidad de la sangre y fluidos de los tejidos, que se refleja clínicamente en la respiración profunda a medida que los pulmones se esfuerzan por eliminar el dióxido de carbono.
La capacidad del riñón para ajustarse a la variación en la ingesta de sal, potasio y agua se deteriora progresivamente, de manera que las alteraciones electrolíticas son comunes. La falta de apetito, náuseas, vómitos y diarrea son comunes en los pacientes urémicos, y éstos a su vez agregan otro componente a la alteración química.
El fosfato se retiene en la sangre y, por lo tanto, se asocia con bajos niveles de calcio en la sangre; Las paratiroides son hiperactivas en la insuficiencia renal, y la vitamina D es menos que normalmente eficaz porque los riñones fabrican menos de su forma activa (1,25-dihydroxycholecalciferol).
La hormona paratiroidea provoca la liberación de calcio de los huesos, y la vitamina D promueve la absorción de calcio de los intestinos. Estos cambios pueden conducir a enfermedades óseas graves en personas que sufren de insuficiencia renal, porque el calcio óseo se agota y las reservas de calcio no son adecuadamente reabastecidas
En la insuficiencia renal crónica, la producción excesiva de renina por el riñón puede conducir a hipertensión arterial grave (hipertensión), y los efectos de esto pueden incluso dominar el cuadro clínico.
Además de los daños en el cerebro y la retina, la presión arterial alta puede conducir directamente a la insuficiencia cardíaca. La hipertensión también puede acelerar el progreso del daño renal por su impacto en los vasos sanguíneos renales, estableciendo un ciclo que puede ser difícil de romper. La anemia también es a menudo severa debido en parte a la falta de producción de eritropoyetina.
El paciente en insuficiencia renal avanzada es vulnerable a infecciones y otras complicaciones, como vómitos o diarrea, que requieren cuidados especiales. Cuando aparecen síntomas de insuficiencia renal avanzada, el deterioro puede ser retrasado por una estricta dieta baja en proteínas, 18-20 gramos de proteína de alta calidad cada día. En la insuficiencia renal terminal, la persona afectada puede ser rescatada sólo por algún tipo de diálisis y luego mantenida por diálisis o trasplante.
Glomerulonefritis
La glomerulonefritis es el trastorno comúnmente conocido como nefritis, o enfermedad de Bright. El impacto primario de la enfermedad está en los vasos del mechón glomerular. El sufijo "-itis" sugiere una lesión inflamatoria, y la glomerulonefritis está realmente asociada con la infección, en el sentido limitado de que puede comenzar poco después de una infección estreptocócica y puede agravarse en su curso posterior por infecciones de diversos tipos.
Sin embargo, hay pruebas convincentes de que la glomerulonefritis no representa un ataque directo al riñón por un agente infeccioso; Parece ser más bien un trastorno inmunológico, en el sentido de la formación de anticuerpos en respuesta a la presencia de una proteína extraña (antígeno) en otra parte del cuerpo; Estos forman complejos antígeno-anticuerpo que se alojan en el mechón glomerular o, en un pequeño número de casos, ellos mismos se depositan sobre las paredes glomerulares capilares.
En cada caso, el anticuerpo o el complejo antígeno-anticuerpo llega al riñón a través de la circulación, y el mecanismo se denomina usualmente enfermedad compleja circulante. El daño glomerular es una consecuencia de la reacción que sigue dentro de los glomérulos.
Estos depósitos de proteínas y complejos extraños reaccionan con otros componentes proteicos de la sangre y atraen al sitio glóbulos blancos y plaquetas, que también circulan en la sangre; Éstos a su vez liberan enzimas proteasas y otros mediadores químicos de lesión tisular.
Esta visión de la glomerulonefritis se basa en parte en la analogía con el daño renal que puede ser inducido en animales por mecanismos alérgicos y en parte en la constatación de que un componente proteico de la reacción alérgica se deposita en el glomérulo enfermo. Dentro del concepto general de un trastorno inmunológico, hay amplio espacio para una variedad de estímulos primarios y de mecanismos inmunológicos causantes de enfermedades posteriores.
Estos incluyen la posibilidad de daño glomerular primario, haciendo que el propio glomérulo se vuelva antigénico y así proporcione una respuesta secundaria de anticuerpos, y también la participación de (o falta de participación de) linfocitos T.
Tal diversidad se sugiere fuertemente no sólo por las variaciones en los tejidos glomerular observados tanto con el microscopio ordinario y con el microscopio electrónico, sino también por las diversas manifestaciones de la enfermedad observada en la persona afectada.
Normalmente, la glomerulonefritis aparece como una enfermedad aguda de una a dos semanas después de un dolor de garganta o, menos comúnmente, después de una infección estreptocócica persistente de la piel. Otros agentes infecciosos pueden ser responsables, sin embargo, incluyendo algunos virus y protozoos. Un pequeño número de fármacos que actúan como macromoléculas extrañas también pueden hacerlo.
La persona afectada tiene hinchazón de la cara y los tobillos y al mismo tiempo escasa y visiblemente manchada de sangre orina. En el examen, los tejidos sueltos muestran edema, y el fluido es fácilmente desplazado por la luz de la presión; Tanto la presión arterial como los niveles sanguíneos de urea se incrementan ligeramente o moderadamente.
La enfermedad es alarmante, pero el hecho es que el ataque agudo de la glomerulonefritis no necesita un tratamiento especial que no sea la erradicación de la infección o la retirada del fármaco, con alguna restricción de líquido y proteínas. Nueve de cada 10 personas afectadas se recuperan completamente.
Se han observado brotes excepcionales, con mayor mortalidad. Muy pocos pacientes pueden morir en el ataque agudo, sin embargo, o en pocos meses, si pueden morir cuando el impacto de la enfermedad ha sido inusualmente severo. Otra posibilidad es que la persona afectada pueda parecer que se haya recuperado completamente, habiendo perdido todos los síntomas; Pero el proceso de la enfermedad permanece activo, y hay una pérdida progresiva de nefronas, que conduce en última instancia a la insuficiencia renal crónica.
Este proceso puede tomar muchos años, para la mayoría de los cuales la persona no tiene síntomas definidos de nefritis latente, excepto que la orina contiene proteínas y un pequeño número de glóbulos rojos.
Sin embargo, no es necesario suponer que el hallazgo de proteína en la orina (proteinuria) en ausencia de síntomas significa automáticamente que el paciente tiene enfermedad renal; La proteinuria asintomática tiene muchas causas y de hecho puede encontrarse en personas jóvenes que nunca desarrollan ninguna evidencia posterior de enfermedad renal.
En resumen, la glomerulonefritis puede conducir a insuficiencia renal en pocas semanas o meses, después de muchos años de proteinuria sin síntomas, o después de un período de proteinuria masiva, que causa el síndrome nefrótico. Todas estas manifestaciones pueden verse a veces en individuos que nunca han tenido, o no pueden recordar, un ataque agudo.
Las biopsias renales en muchos pacientes con glomerulonefritis muestran una gama de reacciones glomerulares que incluyen aumento de la celularidad y daño a la membrana basal y espesamiento y diversos grados de destrucción progresiva de los glomérulos. En los que se recuperan, la resolución completa de la enfermedad glomerular ocurre.
Una forma curiosa de glomerulonefritis, especialmente común en los niños, se asocia con un pequeño daño glomerular estructural, al menos como se ve en el microscopio óptico ordinario. Las anomalías características que afectan a los podocitos son reveladas por microscopía electrónica. La afección suele estar acompañada de una fuerte proteinuria y del síndrome nefrótico.
Aunque la evidencia de una causa inmunológica de esta forma de glomerulonefritis es menos segura que en otros tipos, y el antígeno provocador es desconocido, paradójicamente el trastorno por lo general se resuelve rápidamente cuando el paciente es tratado con corticosteroides u otros fármacos inmunosupresores y la insuficiencia renal nunca ocurre.
Enfermedad vascular
En la discusión de insuficiencia renal crónica, se señaló el ciclo en el que la presión arterial alta secundaria a la enfermedad renal puede producir más daño a los riñones. Claramente, la enfermedad vascular primaria-enfermedad que afecta a los vasos sanguíneos-también podría ser una causa de daño renal.
El caso más dramático de esto es la condición conocida como hipertensión maligna, o hipertensión acelerada, que surge cuando la presión arterial alcanza niveles extremadamente altos, siendo la cifra diastólica (la presión sanguínea entre las contracciones del corazón) de 140 milímetros de mercurio o superior Siendo alrededor de 80).
Los niveles sostenidos de esta magnitud causan daño serio a las arteriolas, la más pequeña de las arterias; Este daño es generalizado, pero como afecta a los riñones produce una rápida destrucción de la sustancia renal, con un riñón cicatrizado.
A menos que se controle la presión arterial, la hipertensión maligna puede causar la muerte en pocos meses; Ya que el tratamiento en una etapa temprana es notablemente efectivo, la condición representa una emergencia médica importante.
Dado que las retinas se dañan tan rápidamente como los riñones, la persona afectada puede notar primero borrosidad o pérdida de la visión y normalmente tendrá un dolor de cabeza severo. El tratamiento inmediato es necesario para evitar el accidente cerebrovascular, así como el daño a otros órganos.
Los niveles de presión sanguínea más modestos, pero aún elevados, pueden causar un daño renal más gradual en las personas mayores o en aquellas prematuramente envejecidas por arteriosclerosis generalizada ("endurecimiento de las arterias"). En esta condición el daño está en las arterias más grandes en lugar de en las arteriolas, y la condición es de cicatrices progresivamente progresivas.
Los daños renales también pueden surgir, por diversos mecanismos, en un gran número de enfermedades que afectan el buen funcionamiento de los vasos sanguíneos, como la diabetes mellitus, los trastornos del colágeno, la inflamación bacteriana del revestimiento del corazón y muchos más.
Una causa renovascular específica de hipertensión arterial que, aunque poco frecuente, es importante desde el punto de vista del control de la presión arterial en individuos sanos implica el aparato yuxtaglomerular (JGA) y la secreción de renina. Ocasionalmente, después de un trauma o surgiendo espontáneamente como resultado de una enfermedad vascular, una u otra de las arterias renales principales se constriñe (estenosis de la arteria renal).
La caída de la presión sanguínea más allá de la constricción conduce a una mayor secreción de renina de la JGA con la formación de la angiotensina vasoactiva II. Como resultado, la presión arterial aumenta.
La eliminación del riñón afectado, la reparación quirúrgica de la constricción o la angioplastia transluminal percutánea (un catéter de balón insertado a través de la piel e inflado en la arteria para aplanar la acumulación de placa) suele restaurar la presión sanguínea y el nivel de renina sanguínea a la normalidad.
Tumores
En esta sección, los tumores peculiares al sistema excretor, y sus efectos locales, se discuten brevemente. En el caso de los tumores benignos, estos efectos incluyen la presión sobre las estructuras locales y la obstrucción de los órganos huecos; Con tumores malignos, hay que añadir las posibilidades de invasión local y de propagación por el torrente sanguíneo o linfáticos a otros órganos (metástasis).
Carcinoma
El tumor más común de la sustancia renal es un carcinoma, el cáncer de células renales (llamado hipernefroma), que es un tumor maligno, que se origina de células epiteliales (las células de los revestimientos corporales y revestimientos). Anteriormente se pensaba que surgen de las células corticales suprarrenales que se encuentran dentro de la sustancia renal.
Esto desde entonces ha sido refutado. De uno a dos por ciento de todos los tumores son carcinomas renales, y la mayoría de las personas afectadas tienen entre 40 y 60 años de edad. El tumor puede ser asintomático o puede ser evidente por la aparición de metástasis en los pulmones, causando escupir sangre; O en los huesos, causando fractura patológica.
Mucho más comúnmente, la primera evidencia del tumor es la sangre en la orina, que puede ser indolora o puede causar cólico del uréter, si los coágulos se están pasando. También puede haber un dolor sordo en los lomos, de estiramiento de la cápsula de riñón.
El tumor puede ser directamente palpable, o puede ser revelado por rayos X o ultrasonografía. La silueta del riñón puede ser distorsionada por una hinchazón redondeada; O la pelvis renal, que se hace visible mediante la inyección de un medio de contraste, puede ser desplazada o distorsionada.
Las primeras indicaciones menos comunes del carcinoma renal son una fiebre oscura, o policitemia (exceso de glóbulos rojos en la sangre), debido a la producción excesiva de eritropoyetina. El examen visual directo del tracto urinario con un instrumento llamado cistoscopio puede demostrar el lado afectado, la sangre procedente de una única abertura ureteral.
Dado que esta hemorragia puede surgir igualmente de un tumor de la pelvis renal, el examen de la pelvis renal suele ser requerido. A veces puede ser necesaria una operación exploratoria; Si el carcinoma se encuentra presente, el riñón debe ser removido.
Existe alguna evidencia de que los resultados de la cirugía pueden mejorarse algo con la radioterapia. El panorama general es pobre, con una tasa de supervivencia a cinco años no superior al 50 por ciento. Esta es, sin embargo, una de las formas de tumor maligno en el que se ha descrito la detención o incluso la regresión.
Nefroblastoma (tumor de Wilms)
El nefroblastoma es un tumor menos común, pero no obstante importante, en la infancia, en el que otras formas de cáncer son menos frecuentes. Aproximadamente la mitad de los casos ocurren entre los dos y los cuatro años, pero el tumor puede estar presente incluso al nacer. El diagnóstico precoz, la cirugía inmediata y la quimioterapia constituyen la mejor posibilidad para una cura.
Otros tumores
Además de los tumores de la sustancia renal, la pelvis renal puede verse afectada por crecimientos parecidos a los de los helechos del epitelio (papilomas). Los tumores benignos de la sustancia del riñón ocurren, pero raramente; Por otro lado, los quistes (bolsas anormales llenas de sustancia líquida o semisólida) del riñón son relativamente comunes pero no son tumores en ningún sentido estricto, siendo más bien malformaciones provocadas por el fracaso de los túbulos embrionarios para lograr una salida adecuada.
Varias formas de enfermedad quística renal, la mayoría de ellas fatales, ocurren en la infancia. Varias formas de quiste solitario ocurren, que pueden necesitar tratamiento quirúrgico local si causan síntomas. La forma de enfermedad renal poliquística (quistes múltiples) que permite la supervivencia en la vida adulta es una condición familiar, en la que varios miembros de la familia tienen poco problema hasta la vida media, pero luego se ven afectados progresivamente por malfuncionamiento renal.
Los episodios de sangre en la orina y la infección urinaria son comunes, y los riñones son grandes e irregulares. Pueden estar presentes quistes de otros órganos, por ejemplo, el hígado. Los rayos X muestran irregularidad de la pelvis renal, a través de la presión de los quistes. La punción de los quistes es posible, pero los resultados no son alentadores; El tratamiento general es el de insuficiencia renal crónica, que puede incluir ahora la extirpación del riñón y el trasplante.
Obstrucción al flujo de orina
Las causas de la obstrucción al flujo de la orina se encuentran en el tracto urinario inferior y se tratan en una sección posterior; Aquí es apropiado considerar los efectos de la obstrucción urinaria en el riñón (nefropatía obstructiva).
Debe observarse, sin embargo, que pueden surgir obstrucciones en la unión de la pelvis renal y el uréter, ya sea por una acción defectuosa del músculo liso o por la presión de un vaso sanguíneo anormal que atraviesa la pelvis; Tales casos pueden beneficiarse de una operación plástica en la pelvis renal o de la división del vaso anormal.
Si la obstrucción surge de esta manera, o más abajo, puede conducir al dolor renal, al paso de cantidades irregulares de orina cuando la obstrucción es intermitente ya una masa en el riñón cuando la obstrucción persiste.
A medida que la pelvis renal se hincha, el tejido renal se encoge, dando lugar a la condición llamada hidronefrosis, en la que un saco muy hinchado está rodeado por una mera corteza de tejido renal atrofiado. Una hidronefrosis masiva, con una sustancia renal insignificante, puede sugerir la extracción del riñón.
El riñón puede ser herido, generalmente junto con otras vísceras; Puede estar magullado; O puede incluso romperse en lesiones cerradas. Dado que el riñón recibe alrededor de una quinta parte de la sangre bombeada por el corazón, la hemorragia puede ser profusa, tanto en la orina como en los tejidos y el riñón, formando una gran masa de sangre, llamada hematoma, que conduce al shock quirúrgico.
Algunas hemorragias pueden seguir el procedimiento de biopsia renal (tomar un espécimen de tejido renal para su examen), pero con las precauciones adecuadas no es grave. En el pasado, la irradiación masiva a la región renal provocó daño renal crónico (nefritis por radiación), pero con las precauciones adecuadas, ya no es así.
Los signos habituales de lesión traumática del riñón son la sangre en la orina y el desarrollo de una masa tierna en el lomo, con signos progresivos de shock (palidez, sudoración, caída de la presión arterial). Tales signos requieren la reanimación y la exploración quirúrgica si el sangrado continúa. El tratamiento quirúrgico puede llevarse a cabo para detener el sangrado cerrando el desgarro.
El riñón debe eliminarse quirúrgicamente si no puede salvarse. Los riñones solitarios anormales no son desconocidos, y tales riñones están más expuestos al trauma por su tamaño o posición. La extirpación de un riñón de este tipo sólo puede conducir a la muerte a menos que sea posible el trasplante.
Sustitución de la función renal
El fracaso de una función vital normalmente, y por definición, conduce a la muerte; Pero en el caso de los riñones hay dos métodos de sustitución de la función renal: transplante y diálisis.
Trasplante de riñón
En principio, el más simple de estos dos es trasplantar un riñón de un donante, idealmente un gemelo idéntico. Los problemas inmunológicos y quirúrgicos del trasplante se tratan en el trasplante del artículo.
Aquí sólo se considera el papel desempeñado por el trasplante renal en el cuidado total de la enfermedad renal. La cuestión de un trasplante no se plantea en la mayoría de los casos de insuficiencia renal aguda cuando la pérdida de función es en gran parte recuperable; Y en la insuficiencia renal crónica surge sólo cuando la función renal residual es apenas adecuada para soportar la vida.
Diálisis
El trasplante y la diálisis son métodos complementarios en lugar de rivales. La diálisis se utiliza mientras un paciente está a la espera de un trasplante y durante episodios de oliguria o de rechazo amenazado, mientras que, por otro lado, los pacientes que encuentran la diálisis una carga psicológica se puede ofrecer un trasplante.
Además de su función complementaria en un programa de trasplante, la diálisis puede utilizarse independientemente en el mantenimiento de pacientes con insuficiencia renal crónica; Y se puede utilizar para preservar la vida en la insuficiencia renal aguda y en el envenenamiento agudo, para permitir más tiempo para la recuperación.
Existen dos técnicas principales de diálisis en uso corriente. En la diálisis peritoneal, la propia cavidad abdominal del paciente se utiliza como recipiente de líquido; El fluido entra en funcionamiento, se permite alcanzar el equilibrio y se elimina, llevando consigo la urea y otros desechos.
El proceso ha demostrado ser adecuado para el tratamiento a corto plazo de la insuficiencia renal aguda, especialmente en lactantes, y puede utilizarse en el tratamiento de individuos con insuficiencia renal crónica irreversible. Las nuevas técnicas han permitido a muchos pacientes conducir diálisis peritoneal por sí mismos durante periodos de tiempo limitados.
La hemodiálisis (filtración de la sangre a través de membranas semipermeables) también se ha utilizado en el tratamiento de la insuficiencia renal aguda, ya que el método -el riñón artificial- fue ideado, en la década de 1940; Pero, para el uso crónico, el problema era uno de acceso repetido al torrente sanguíneo arterial.
Esto se resolvió en gran parte mediante la introducción de una derivación permanente entre una arteria y una vena (una fístula arteriovenosa), mediante la cual una vena adecuada, normalmente en el brazo, está conectada directamente a una arteria adyacente.
La vena se distende y puede ser perforada repetidamente para tener acceso a la sangre, que puede ser desviada a través del "riñón artificial" cuando sea necesario.
En el riñón artificial original, la sangre del paciente se bombeaba a través de un tubo de celofán sumergido en un gran baño de fluido fisiológico (solución de la misma presión osmótica que la sangre); En algunos modelos posteriores, las corrientes de sangre y de fluido de diálisis se hacen fluir en direcciones opuestas, separadas por láminas de plástico.
Esta introducción del principio de "contracorriente" ha permitido que el aparato sea más pequeño, y ahora están disponibles versiones desechables de ambos patrones. Algunos pacientes con hemodiálisis intermitente se han mantenido vivos durante casi 20 años.
La mayoría de la hemodiálisis continuada se sigue realizando en hospitales o centros especiales; Pero algunos pacientes que utilizan equipo automático han sido entrenados con éxito para llevar a cabo el procedimiento en su propia casa.
Enfermedades y trastornos del tracto urinario
Obstrucción
Si bien es posible que el tracto urinario sea obstruido por una gran masa (tumor, piedra o cuerpo extraño) situada en la vejiga, las partes tubulares del tracto (uretra y uréteres) son mucho más vulnerables a la obstrucción. La uretra puede estar obstruida por cálculos (cálculos) formados en la vejiga o los riñones; Por contracción fibrosa de la pared uretral (estenosis uretral); Y por válvula o diafragma congénito (malformación membranosa).
Aunque no es una parte del tracto excretor, la próstata se encuentra cerca del cuello de la vejiga, y en los hombres mayores es una causa importante de obstrucción; Fibrosa del cuello de la vejiga también puede causar obstrucción. Los uréteres también pueden ser obstruidos por cálculos y estenosis (estrechamiento); Por fibrosis-cicatrización del tejido circundante (fibrosis retroperitoneal); Y por el tumor, aunque esto es más probable que cause sangre en la orina (hematuria).
Los cálculos urinarios varían mucho en tamaño. En su mayoría contienen fosfato de calcio, oxalato de calcio, ácido úrico o cistina. Los factores predisponentes incluyen la infección, una alta tasa de excreción de calcio, una baja tasa de formación de orina y diversos trastornos metabólicos, especialmente la gota.
Pueden causar problemas por su tamaño o por entrar en el uréter o la uretra, dando lugar a cólicos, hematuria y, en caso de impactación, a la enfermedad renal obstructiva. El tratamiento directo de los cálculos es quirúrgico, pero a veces la piedra puede ser fragmentada in situ por un litotriptor. El paciente necesita investigación general para cualquier causa subyacente (por ejemplo, un tumor paratiroideo que produce excreción excesiva de calcio).
En el pasado, por lo menos, una causa común de estenosis uretral fue gonorrea, en la que la inflamación de la uretra es seguida de cicatrices y estenosis. También puede ocurrir hematoma de la uretra por instrumentos durante el tratamiento. La persona afectada tiene una dificultad creciente al orinar, y la vejiga se distende. El tratamiento puede ser por dilatación repetida de la estenosis o por cirugía.
Trauma
Aparte de la uretra, es probable que el tracto urinario se lesione solamente en lesiones generales masivas o por ligadura accidental de los uréteres en una operación pélvica. Sin embargo, la uretra puede romperse por un golpe o una caída en el períneo (entrepierna).
Si no hay herida externa, el daño se indica por la aparición de una inflamación que contiene sangre y orina, por la incapacidad de orinar y por sangrado de la uretra. El paciente se convierte en shock y necesita urgentemente la reparación quirúrgica de la uretra y el drenaje de la inflamación potencialmente infectada.
Tumor
Ya se ha mencionado la aparición de tumores papilomatosos de la pelvis renal. Tumores similares en el tracto urinario inferior dan lugar a hematuria indolora. Los trabajadores con los productos químicos naftilamina y benzidina tienen una alta incidencia de tumores de vejiga, a menudo múltiples y recurrentes.
La sangre en la orina es el síntoma más frecuente, pero la irritación de la vejiga con dificultad para orinar aparece más tarde. La eliminación cuando es practicable o la destrucción por diatermia son tratamientos normales.
Infección de las vías urinarias
La infección del tracto urinario es una causa común e importante de enfermedades menores y mayores. En un extremo, un ataque de cistitis - inflamación de la vejiga - puede causar sólo molestias triviales; Por otro lado, la infección una vez establecida puede causar molestias durante toda la vida, puede ser en gran medida insensible al tratamiento, y puede acortar en gran medida la vida misma.
La infección puede estar con una gran variedad de organismos, pero los más comunes son los que normalmente habitan el intestino, donde son relativamente inofensivos, convirtiéndose en una causa de enfermedad sólo cuando entran en el tejido vulnerable. Debido a la uretra femenina corta, las infecciones urinarias son más comunes en las mujeres que en los hombres y ocurren especialmente durante los embarazos, cuando puede haber estancamiento parcial de la orina de la presión en el tracto urinario.
En la vida posterior, como la enfermedad prostática se vuelve más común, la infección urinaria se convierte en un problema más en los hombres. Otro período vulnerable es la infancia, cuando el uso de pañales probablemente facilita la entrada de los organismos en la uretra.
La introducción de un catéter en la vejiga puede ser necesaria para aliviar la obstrucción uretral, pero como el procedimiento siempre conlleva el riesgo de introducir la infección, no se emprende ligeramente.
En todas las formas de infección urinaria la orina puede ser turbia y puede contener más amoníaco de lo habitual. La micción tiende a ser dolorosa si la uretra está inflamada, y tanto dolorosa como frecuente si la inflamación afecta a la vejiga. La infección de la vejiga también puede causar fiebre, dolor sordo en la parte inferior del abdomen y vómitos. Si la infección llega a los riñones, los síntomas son aún más graves, y hay dolor en los lomos, en uno o ambos lados, ya veces fiebre alta.
La infección urinaria generalmente se puede diagnosticar a partir de los síntomas y del examen de laboratorio de la orina. El tratamiento suele ser la administración de sulfonamidas o antibióticos de amplio espectro.
La medida en que la infección repetida o recurrente del tracto urinario puede conducir a pielonefritis crónica (inflamación del riñón y revestimiento de la pelvis renal) e insuficiencia renal sigue siendo un tema controvertido. Se acuerda que, en presencia de obstrucción al flujo de la orina, la infección urinaria es propensa a ascender el tracto urinario y causar infección intratable en la pelvis renal y el tejido renal.
La infección rara vez puede ser erradicada por los antibióticos hasta que la obstrucción se elimina o alivia. Aunque muchos pacientes presentan signos de daño renal progresivo tienen orina estéril y no presentan signos de infección.
Las investigaciones, incluyendo el examen histológico directo de los riñones, sin embargo, revelan que la inflamación crónica ha estado presente durante muchos años dentro y entre los túbulos renales (nefritis intersticial). Algunos de estos pacientes admiten el uso excesivo y prolongado de fármacos analgésicos no esteroideos como la fenacetina.
En otros, es posible que la infección del tracto urinario y el daño renal se inicien en la infancia, posiblemente alentados por la regurgitación de la orina en el uréter y la pelvis como resultado de una válvula ureterovesical incompetente (reflujo vesicoureteral).
Este proceso no sólo daña los riñones directamente a una edad temprana, sino que favorece el desarrollo de la infección y conduce en la vida posterior al desarrollo de riñones distorsionados por fibrosis y tejido cicatricial. En cualquier caso, la pielonefritis y la glomerulonefritis son, con mucho, las dos causas más frecuentes de insuficiencia renal crónica lo suficientemente graves como para requerir diálisis o trasplante renal.
Al igual que otros tejidos, el sistema excretor puede estar implicado en la infección tuberculosa. Esto es ahora relativamente poco frecuente y, cuando ocurre, a menudo puede ser manejado por la quimioterapia general apropiada a la infección tuberculosa. La tuberculosis renal avanzada que requiere la extirpación del riñón raramente ocurre.
Trastornos renales durante el embarazo
La mujer embarazada es especialmente vulnerable a dos trastornos renales: infección urinaria aguda y preeclampsia. La infección aguda del tracto urinario, como se discutió anteriormente, es la complicación más común del embarazo; Aunque es responsable de mucha incomodidad y angustia, no afecta a la mortalidad de la madre o del feto.
Mientras que la elevación de la presión arterial puede acompañar el inicio del embarazo, el desarrollo de niveles crecientes de la presión arterial en los últimos tres meses del embarazo es particularmente ominoso y anuncia el inicio de una condición conocida como preeclampsia; Esto es especialmente propenso a ocurrir en un primer embarazo. Además de la presión arterial alta, hay un rápido aumento de peso, retención de líquidos y proteinuria.
La condición ha sido descrita como una "enfermedad de las teorías", porque su causa sigue siendo oscura. Su desarrollo, sin embargo, está ciertamente ligado a la presencia de la placenta y el feto dentro del útero (matriz).
Parece probable que un evento iniciador sea insuficiente flujo sanguíneo al útero, que a su vez conduce a la isquemia de la placenta; Es decir, partes del tejido placentario sufren degeneración o muerte. Esto a su vez libera sustancias en el torrente sanguíneo que aumentan la tendencia de la sangre a coagular dentro de los capilares renales y pequeños vasos sanguíneos en otras partes del cuerpo.
A continuación, se produce un fallo renal y otro daño en los órganos, y la hipertensión se vuelve más grave. Si la condición no es tratada, convulsiones generalizadas y convulsiones siguen (eclampsia). La eclampsia es una afección grave con alta mortalidad fetal y materna.
No se desarrolla si la preeclampsia es tratada suficientemente temprano. La hipertensión se debe controlar a través de la terapia con fármacos, y es deseable que el bebé sea entregado algunas semanas antes de término completo.
Referencia: https://www.britannica.com/science/renal-system-disease